Arrêt des antidépresseurs
Stopping antidepressants
Below is a French translation of our information resource on stopping antidepressants. You can also read our other French translations.
Avertissement
Avant de lire ceci, veuillez consulter notre avertissement.Ce document s’adresse à tous ceux qui souhaitent en savoir plus sur l’arrêt des antidépresseurs.
Il décrit :
- les raisons pour lesquelles une personne peut décider d'arrêter son traitement à base d’antidépresseurs
- comment le faire en toute sécurité
- les symptômes qu’il est possible de ressentir à l'arrêt d'un antidépresseur
- des moyens de réduire ou d'éviter ces symptômes.
Ces informations destinées aux patients suivent les recommandations du guide NICE sur la dépression chez l'adulte.
Qu'est-ce qu'un antidépresseur ?
Les antidépresseurs sont des médicaments prescrits pour des pathologies telles que la dépression, les troubles anxieux généralisés et les troubles obsessionnels compulsifs (TOC). Pour en savoir plus sur leur mode d'action, les raisons pour lesquelles ils sont prescrits, leurs effets et leurs effets secondaires, ainsi que sur les traitements alternatifs, consultez notre guide spécifique sur les antidépresseurs.
Les antidépresseurs doivent généralement continuer d’être pris pendant au moins 6 mois après la disparition des symptômes. Toutefois, votre médecin doit réévaluer le traitement régulièrement. En cas de pathologie mentale grave ou récurrente, il peut être nécessaire de prendre les antidépresseurs pendant plus longtemps.
Quand dois-je arrêter de prendre des antidépresseurs ?
Il existe de nombreuses raisons pour lesquelles les gens décident d'arrêter de prendre leurs antidépresseurs :
- le problème de santé mentale dont ils souffraient s'est amélioré
- les antidépresseurs ne font pas effet
- les antidépresseurs leur causent des effets secondaires indésirables
- ils ne veulent plus prendre d'antidépresseurs
Si vous prenez des antidépresseurs et que vous rencontrez l'une de ces situations, parlez-en à votre médecin. Vous pourrez décider ensemble s’il faut arrêter les antidépresseurs et comment le faire en toute sécurité.
Comment arrêter de prendre des antidépresseurs ?
Les antidépresseurs ne doivent pas être arrêtés brusquement. Cela peut entraîner des symptômes de sevrage et augmenter le risque de rechute. Les symptômes de sevrage sont différents d'une personne à l'autre. Ils peuvent être différents selon les antidépresseurs (voir Annexe 1).
La plupart des personnes peuvent arrêter progressivement leurs antidépresseurs sur une période de quelques semaines ou de quelques mois, en prenant des doses plus faibles, puis en arrêtant complètement. C'est ce qu'on appelle la diminution progressive. Cela peut réduire le risque d'apparition de symptômes de sevrage ou rendre les symptômes moins sévères.
Tout le monde devrait diminuer progressivement son traitement à base d’antidépresseurs, cependant certaines personnes (généralement celles qui n'en prennent pas depuis très longtemps) n'ont besoin que de quelques étapes pour réduire leur consommation.
Si vous arrêtez vos antidépresseurs peu de temps après avoir démarré le traitement, votre médecin peut vous recommander de suivre l’exemple ci-dessous. Dans cet exemple, vous réduiriez votre dose actuelle d'environ 50 % toutes les 2 à 4 semaines, et vous arrêteriez complètement une fois que vous auriez atteint une faible dose.
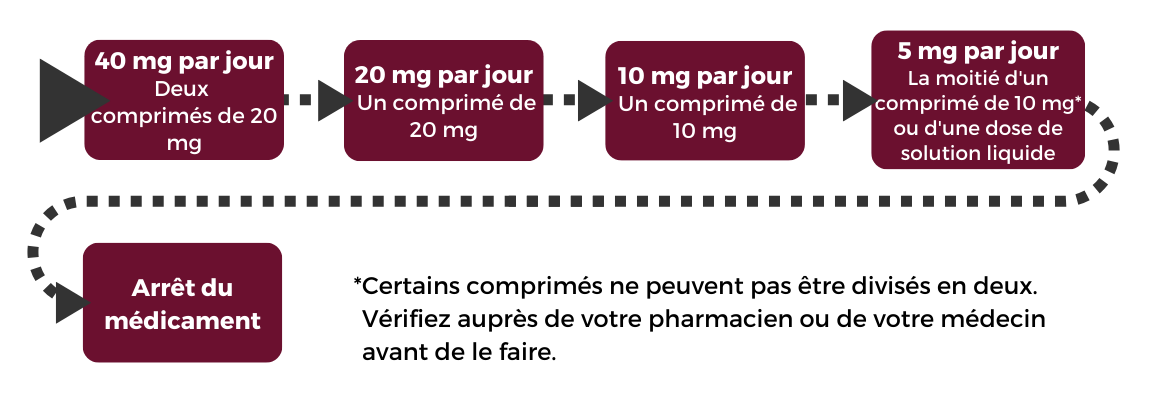
Si vous avez du mal à réduire votre consommation rapidement et que vous présentez des symptômes de sevrage lorsque vous essayez d'arrêter de les prendre, vous devrez réduire votre consommation d'antidépresseurs plus progressivement. Il est important de réduire la dose d'une manière qui vous convienne et qui ne vous cause pas de problèmes.
Ce document a pour but de vous aider à éviter les symptômes de sevrage ou à en avoir le moins possible. Discutez-en avec votre médecin afin de trouver la meilleure façon d'arrêter le traitement.
Quels sont les symptômes que vous pourriez ressentir lors de l'arrêt des antidépresseurs et quelle peut être leur gravité ?
Les recommandations du NICE suggèrent que, pour certains, les symptômes de sevrage peuvent être légers et disparaître relativement vite, sans aide nécessaire. D'autres personnes peuvent présenter des symptômes plus sévères qui durent beaucoup plus longtemps (parfois des mois ou plus d'un an).
Il n’est actuellement pas possible de prédire qui présentera les symptômes de sevrage les plus graves.
Symptômes de sevrage des antidépresseurs
Si vous présentez l'un des symptômes énumérés ci-dessous, informez-en votre médecin.
Vous pouvez présenter :
- une anxiété fluctuante, parfois sous forme de « crises » intenses
- des difficultés à vous endormir et des rêves intenses ou effrayants
- une humeur maussade, des difficultés à vous intéresser à ou à apprécier les choses
- un sentiment de malaise physique
- des changements d'humeur rapides
- de la colère, des insomnies, de la fatigue, une perte de coordination et des maux de tête
- la sensation d'un choc électrique dans les bras, les jambes ou la tête. On appelle parfois ces symptômes des « zaps » et le fait de tourner la tête sur le côté peut les aggraver.
- le sentiment que les choses ne sont pas réelles, (« déréalisation ») ou le sentiment d'avoir « la tête en coton »
- des difficultés à vous concentrer
- des pensées suicidaires
- des nausées
- des vertiges (généralement légers, mais qui peuvent être si intenses que vous ne pouvez pas vous lever sans aide)
- un sentiment d'agitation intérieure et une difficulté à rester immobile (akathisie).
Voir en Annexe 2 la liste des autres symptômes signalés.
Quelles sont les causes des symptômes de sevrage des antidépresseurs ?
Ce phénomène est encore mal compris. Il implique des substances chimiques du cerveau appelées neurotransmetteurs (comme la sérotonine et la noradrénaline). Ils permettent aux cellules nerveuses de communiquer entre elles en agissant sur les terminaisons nerveuses. On pense que les antidépresseurs augmentent les niveaux de ces substances chimiques dans l'espace entre les cellules nerveuses du cerveau, ainsi que dans les nerfs du corps et de l'intestin. Avec le temps, le cerveau et le corps semblent s'adapter progressivement à ces niveaux accrus.
Si un antidépresseur est arrêté trop rapidement, le cerveau et le corps ont besoin de temps pour se réadapter. La baisse soudaine du niveau des neurotransmetteurs semble générer des symptômes de sevrage, pendant que le cerveau s'adapte au changement. Plus les changements sont progressifs, plus les symptômes sont légers et bien tolérés. Il se peut aussi qu'il n'y en ait pas du tout.
C'est pourquoi il est généralement préférable d'arrêter progressivement un antidépresseur.
Qui peut être atteint par les symptômes de sevrage des antidépresseurs ?
Entre un tiers et la moitié des personnes qui prennent un antidépresseur ressentiront ces symptômes dans une certaine mesure. Il n’est pas encore possible de prédire qui présentera ces symptômes.
Le risque semble être plus élevé si vous avez pris une dose élevée pendant une longue période. Mais cela peut également se produire si vous avez pris un antidépresseur pendant une courte période. Cela peut également dépendre du type d'antidépresseur que vous avez pris. Il y a un plus grand risque de présenter ces symptômes (et de les aggraver) si vous arrêtez brusquement de prendre un antidépresseur ou si vous en réduisez rapidement la dose.
Comment puis-je savoir s'il s'agit de symptômes de sevrage ou d'une rechute de ma dépression ou de mon anxiété ?
Certains symptômes de sevrage peuvent ressembler aux symptômes que vous aviez avant de commencer à prendre un antidépresseur. L'humeur maussade et des problèmes de sommeil peuvent ressembler aux symptômes d'une dépression. La sensation de panique est un symptôme courant du sevrage et peut également survenir en cas d'anxiété. Dans ce cas, vous devez en parler à votre médecin. Il se peut que vous deviez augmenter temporairement votre dose, puis la réduire plus progressivement pour atténuer les symptômes de sevrage.
Si vous présentez des symptômes de sevrage, vous pouvez cependant toujours arrêter votre antidépresseur, mais vous devrez peut-être le faire plus progressivement. Voir la section « Quand et comment arrêter les antidépresseurs ».
Voici comment vous et votre médecin pouvez identifier si vous présentez des symptômes de sevrage ou des symptômes de rechute d’anxiété ou de dépression :
Lorsque les symptômes surviennent
Les symptômes de sevrage surviennent normalement peu après la réduction ou l'arrêt du médicament. Pour certains antidépresseurs, cela peut être après un ou deux jours voire après l’oubli d’une seule prise. En général, ils commencent à se manifester au bout de quelques jours et s'aggravent par la suite.
Le retour de la dépression ou de l'anxiété prend généralement plus de temps : des semaines ou des mois. Certains antidépresseurs, comme la fluoxétine, mettent beaucoup plus de temps à être éliminés par l’organisme. Dans ce cas, les symptômes peuvent apparaître plusieurs jours, voire plusieurs semaines après l'arrêt ou la réduction de la dose. Il est alors plus difficile de déterminer si les symptômes sont dus au sevrage ou à la réapparition des symptômes initiaux d'anxiété ou de dépression.
Il été rapporté que d'autres antidépresseurs provoquaient des symptômes de sevrage qui se manifestaient plusieurs semaines après l'arrêt du traitement. Les raisons de ce phénomène ne sont pas bien comprises.
Le type de symptôme
Certains symptômes de sevrage ne sont pas ceux que vous avez ressentis lorsque vous souffriez d'anxiété ou de dépression. Par exemple, des « chocs électriques » ou des « zaps » ou des sensations plus discrètes que vous n'avez jamais ressentis auparavant. Les gens disent souvent : « je n'ai jamais ressenti cela auparavant » ou « je ne me sens pas comme pendant ma dépression. »
La disparition rapide des symptômes à la reprise de l’antidépresseur
Les symptômes de sevrage s'atténuent généralement rapidement (en quelques jours ou même en quelques heures) si vous reprenez votre antidépresseur. C'est beaucoup plus rapide que les semaines que prennent normalement les antidépresseurs pour soulager les symptômes de l'anxiété ou de la dépression qui sont réapparus.
Cela signifie-t-il que les antidépresseurs créent une dépendance ?
L'arrêt d'un antidépresseur peut entraîner des symptômes de sevrage désagréables, qui disparaissent si vous recommencez à le prendre.
Vous pouvez avoir l'impression d'être dépendant à l'antidépresseur si vous ne pouvez pas arrêter de le prendre quand vous le souhaiteriez. Ce n'est pas tout-à-fait la même chose que d'avoir une « addiction ».
L’addiction signifie généralement que vous :
- ressentez une envie ou un besoin impérieux de consommer une substance
- perdez le contrôle de votre consommation de la substance
- éprouvez du plaisir, ou un « high » (bien-être intense), lorsque vous en consommez
L’addiction peut se produire avec des substances telles que l'alcool, la nicotine et les benzodiazépines.
Il peut être difficile d'arrêter de prendre des antidépresseurs, mais il s'agit plus exactement d'une dépendance physique.
Le terme de « dépendance physique » est souvent confondu avec celui d’«addiction». La dépendance physique signifie que votre corps s'est adapté à la présence d'une substance ou d'un médicament.
Il en résulte une tolérance et des effets de sevrage, car l'organisme entre en « manque » lorsqu'il n'y en a plus. Il n'est pas nécessaire qu'un médicament produise un « high » (bien-être intense) pour créer une dépendance.
Quand et comment dois-je arrêter mes antidépresseurs ?
La durée de la prise d'un antidépresseur dépend de la raison pour laquelle il vous a été prescrit et de si vous ayez déjà eu besoin avant. Demandez à votre médecin quel est le meilleur moment pour commencer à réduire puis arrêter votre antidépresseur.
Il se peut que vous deviez équilibrer :
- les bénéfices que vous tirez d'un antidépresseur, comme le soulagement de vos symptômes d'anxiété ou de dépression
avec :
- les problèmes qui peuvent survenir après une utilisation prolongée. Il peut s'agir d'une augmentation des effets secondaires tels que la prise de poids. Certaines personnes trouvent que leurs antidépresseurs semblent moins efficaces avec le temps.
Lorsque vous décidez qu'il est temps d'arrêter, votre médecin peut vous aider à mettre en place un protocole de sevrage. La durée de ce protocole est différente pour chacun.
Si vous prenez un antidépresseur depuis quelques semaines seulement, vous pourrez peut-être le réduire, puis l'arrêter, sur une période d'un mois environ. Même si vous ne présentez que des symptômes de sevrage légers (ou inexistants), il est préférable d'arrêter sur une période d'au moins quatre semaines.
Si vous prenez des antidépresseurs depuis de nombreux mois ou années, il est préférable de procéder à une diminution plus lente (encore une fois, à un rythme qui vous convient). Cela se fera généralement sur une période d’au moins plusieurs mois. Il est également préférable de réduire lentement la dose si vous avez déjà eu des symptômes de sevrage par le passé. Les réductions de dose sont généralement de plus en plus petites au fur et à mesure que la dose diminue. Certaines personnes ont besoin de descendre à une dose très faible avant d'arrêter, jusqu'à 2% de la dose initiale.
N'oubliez pas que même si vous présentez des symptômes de sevrage, vous pourrez tout de même arrêter votre antidépresseur. Il faudra simplement :
- effectuer le sevrage plus lentement
- et réduire les doses par plus petites quantités
- sur une période plus longue.
Ce n'est qu'occasionnellement, lorsqu'un antidépresseur provoque des effets secondaires graves, qu'il doit être arrêté brusquement, sans sevrage progressif. Si cela se produit, consultez immédiatement votre médecin.
Comment dois-je réduire progressivement ma dose ?
Vous trouverez ci-dessous des conseils généraux sur la manière de procéder. Toutefois, il est préférable d'en discuter avec votre médecin afin qu'il puisse vous prescrire la préparation et la ou les doses appropriées. Il sera en mesure de définir avec votre pharmacien toute exigence particulière, afin que la prescription soit adaptée à vos besoins.
Il est déconseillé de ne pas prendre le médicament certains jours. Dans la plupart des cas, cela entraînera une fluctuation de la quantité de médicament dans votre corps et favorisera l’apparition de symptômes de sevrage. La fluoxétine reste dans l'organisme plus longtemps que les autres antidépresseurs et peut être prise un jour sur deux. Vous devez consulter votre médecin pour savoir si vous devez le faire ou non.
Vous pourrez peut-être commencer, à titre d'essai, à réduire votre dose régulière d'un quart (25 %) ou de moitié (50 %). Prévoyez deux à quatre semaines pour vous adapter à la nouvelle dose et voir comment les choses se passent.
Si vous ne ressentez pas de symptômes pénibles, essayez de réduire la dose d'un quart (25 %) ou de la moitié (50 %) de la dose actuelle. Attendez encore 2 à 4 semaines et recommencez, avec d'autres périodes de réduction de la dose et d'attente si nécessaire.
Si des symptômes désagréables apparaissent lors de la première réduction de la dose, ou lors de toute réduction ultérieure, arrêtez la réduction. Revenez à la dernière dose avec laquelle vous vous sentiez à l'aise et attendez d'être prêt à réessayer. Cela peut signifier que vous devez procéder à une réduction plus progressive, en diminuant les quantités de 10 % ou même de 5 %.
Si vous prenez des antidépresseurs depuis plus longtemps
Si :
- vous prenez des antidépresseurs depuis plusieurs mois voire davantage
- vous avez développé des symptômes de sevrage pénibles lorsque vous avez essayé de réduire ou d'arrêter vos antidépresseurs
- vous prenez un antidépresseur présentant un risque élevé de symptômes de sevrage
il est probablement préférable, dès le départ, de procéder à des réductions plus progressives. Par exemple, un vingtième (5 %) ou un dixième (10 %) de la dose initiale. Consultez régulièrement votre médecin afin qu'il puisse suivre l'évolution de la situation.
Les antidépresseurs à action prolongée, comme la fluoxétine, peuvent mettre des semaines à quitter l'organisme (la plupart ne mettent que quelques jours). Ainsi, les symptômes de sevrage peuvent apparaître plusieurs jours, voire plusieurs semaines, après la réduction de la dose. Il est préférable d'attendre au moins quatre semaines pour voir si les symptômes de sevrage apparaissent avant de procéder à la réduction suivante.
Quelle que soit la dose que vous atteignez, vous pouvez toujours ressentir des symptômes de sevrage lorsque vous arrêtez complètement. Dans ce cas, vous devrez peut-être recommencer à prendre le médicament à faible dose pendant un certain temps avant d'entamer une nouvelle diminution.
Si vous commencez à avoir des pensées ou des idées suicidaires lorsque vous réduisez ou arrêtez un antidépresseur, il peut s'agir d'un symptôme de sevrage ou d'un retour de la dépression. Parlez-en immédiatement à votre médecin. Il vous suggérera probablement de revenir à la dernière dose à laquelle vous vous sentiez bien. Assurez-vous de savoir comment obtenir rapidement de l'aide si vous en avez besoin.
Note sur la disponibilité
La façon dont vous réduirez votre dose d'antidépresseur dépendra des dosages disponibles sous forme de comprimés et sous forme liquide au Royaume-Uni. Si l'antidépresseur que vous prenez n'est pas disponible sous forme liquide, vous devrez peut-être passer à un antidépresseur similaire disponible sous forme liquide. Il se peut aussi que vous deviez utiliser les autres options décrites ci-dessous. Votre médecin ou votre pharmacien peut vous conseiller sur la meilleure façon de procéder.
Les plaquettes de réduction progressive de la dose sont une option possible. Il s'agit d'un rouleau ou d'une bande de sachets contenant des doses consécutives légèrement inférieures à prendre chaque jour. Elles ne sont pas autorisées par la Medicines and Healthcare products Regulatory Agency (MHRA) (agence réglementaire) au Royaume-Uni. Cela signifie que votre médecin peut décider d'utiliser un médicament autorisé à la place.
Le General Medical Council (GMC) (Ordre des médecins) indique que les professionnels de la santé doivent s'efforcer d'utiliser des médicaments autorisés, mais qu'ils peuvent recourir à des médicaments non autorisés s'il n'existe pas d'alternative autorisée.
Un suivi régulier vous permettra, ainsi qu'à votre médecin, de détecter rapidement tout problème, en particulier si vous devez passer d'un antidépresseur à un autre.
Exemples de plans de sevrage progressif
Avant de commencer à diminuer votre traitement, vous devez convenir de votre plan de sevrage avec votre médecin. Il pourra vous conseiller sur la manière de le faire en toute sécurité.
Vous trouverez ci-dessous des exemples de plans de sevrage à différentes vitesses. Dans votre plan, il se peut que vous ne souhaitiez pas ou ne deviez pas suivre toutes les étapes. Mais certaines personnes se rendront compte qu'elles en ont besoin.
L'intervalle entre les réductions de dose doit être aussi long que nécessaire pour que les symptômes de sevrage disparaissent ou s'améliorent.
Certaines personnes peuvent arrêter de prendre leurs antidépresseurs en utilisant uniquement des comprimés. Si vous souffrez de symptômes de sevrage et que vous avez du mal à arrêter vos antidépresseurs, vous devrez peut-être utiliser des antidépresseurs sous forme de comprimés et sous forme liquide afin de prendre des doses plus faibles.
L'utilisation du liquide doit être gérée avec beaucoup de soin afin d'éviter toute erreur de dosage. Consultez votre médecin ou votre pharmacien si vous passez d'un comprimé à un liquide, afin de vous assurer que vous convertissez correctement votre dose.
Sachez également qu'un même médicament liquide peut se présenter sous plusieurs dosages. Par exemple, les formulations de 5mg/5ml et de 1mg/5ml sont toutes les deux disponibles. Il est important de vérifier soigneusement la dose que vous prenez et de ne pas vous fier à la quantité de liquide.
Comment les chiffres de ces exemples sont-ils calculés ?
L'exemple 1 utilise une réduction proportionnelle. Cela signifie que chaque étape est calculée en pourcentage de la dose la plus récente, et non de la dose initiale. Par exemple :
- Si vous prenez 20 mg d'un médicament et que vous souhaitez réduire cette dose de 25 %, vous devez calculer 25 % de 20 mg, soit 5 mg
- En réduisant votre dose de 5 mg, vous passerez à 15 mg
- Si vous voulez ensuite diminuer de 25 %, vous devez calculer 25 % de 15 mg. Il s'agit de 3,75 mg
- Vous réduisez votre dose actuelle de 15 mg de 3,75 mg. Cela vous ramènerait à 11,25 mg
Une réduction proportionnelle signifie que vous devrez procéder à des réductions de plus en plus faibles au fur et à mesure que vous diminuerez les doses.
L'exemple 2 utilise une réduction hyperbolique. Ceci est basé sur une compréhension de la façon dont les antidépresseurs affectent le cerveau. De petites doses d'antidépresseurs ont des effets beaucoup plus importants sur le cerveau que ce à quoi on pourrait s'attendre. Voilà pourquoi la réduction doit être plus lente à des doses plus faibles.
La réduction hyperbolique implique des réductions très similaires à la réduction proportionnelle simple expliquée ci-dessus. Il existe toutefois quelques différences. Certaines des doses proposées dans l'exemple 2 ne suivent pas exactement la règle proportionnelle.
Exemple 1
Dans cet exemple, vous réduisez votre dose actuelle d'environ 50 % toutes les 2 à 4 semaines.
Certaines personnes peuvent avoir besoin d'une réduction plus lente, comme le montre l'exemple 2.
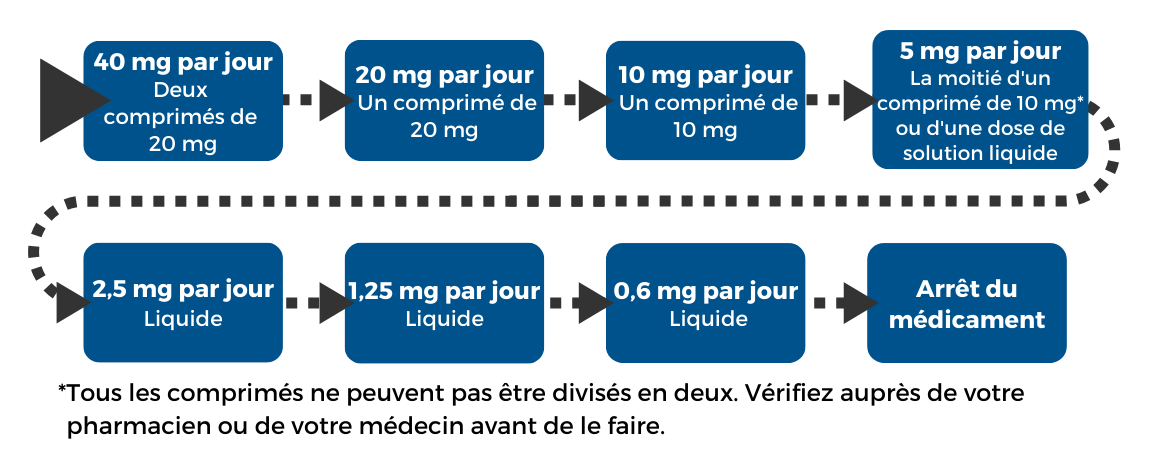
Exemple 2
Dans cet exemple, vous réduisez votre dose d'environ 10 % toutes les 2 à 4 semaines. Toutes les étapes ne correspondent pas exactement à une réduction de 10 % de la dose, car cet exemple est basé sur une réduction hyperbolique (voir ci-dessus). Certaines personnes peuvent avoir besoin d'un sevrage plus lent. Par exemple, une réduction d'environ 5 % toutes les 2 à 4 semaines.
Pour obtenir les petites doses ci-dessous, vous devrez utiliser une combinaison d'antidépresseurs sous forme de comprimés et sous forme liquide, ou uniquement des antidépresseurs liquides. En effet, les antidépresseurs en comprimés ne sont pas disponibles en quantités suffisamment faibles pour permettre une réduction aussi lente de la dose.
Nous expliquerons les principes de cette procédure plus loin dans ce document. Vous devriez consulter votre médecin pour savoir quelle est la meilleure façon d'obtenir la dose dont vous avez besoin pour réduire votre consommation en toute sécurité.
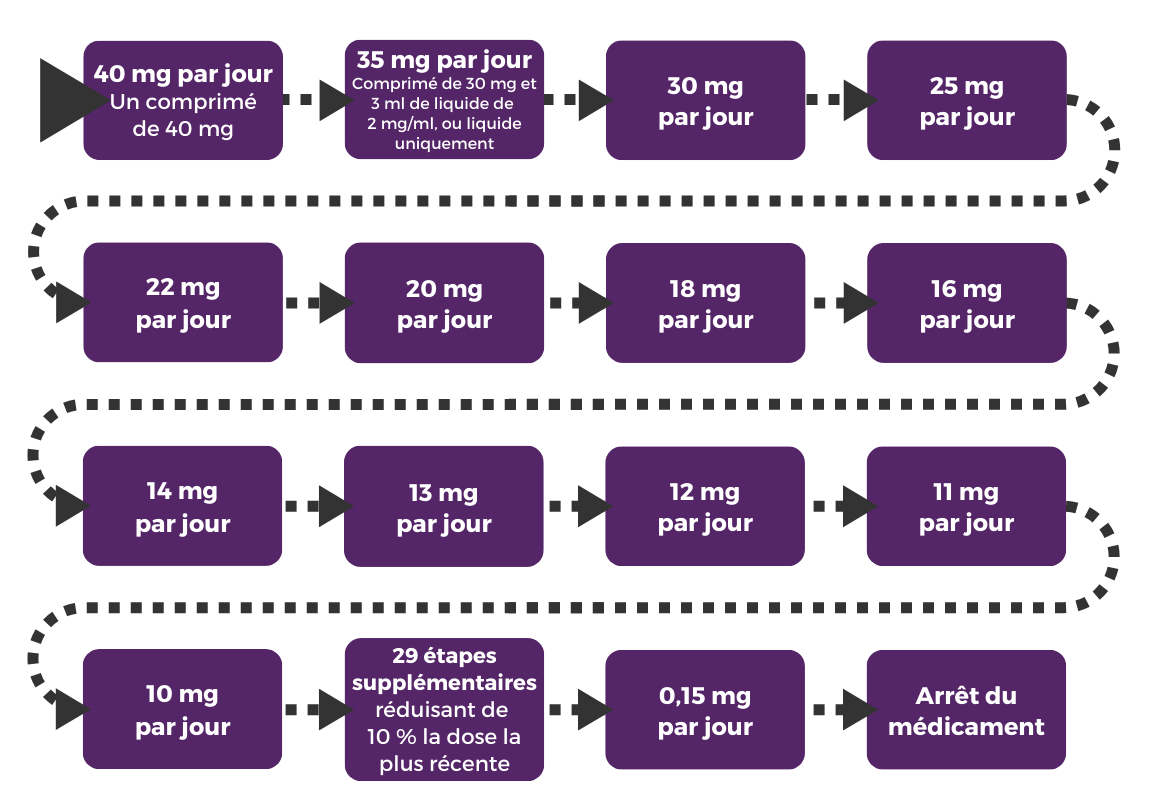
Voir l'Annexe 3 pour le plan complet en 38 étapes.
Quel plan dois-je suivre ?
Le plan de sevrage qui vous convient le mieux dépend de nombreux facteurs, comme :
- les médicaments que vous prenez
- depuis combien de temps vous les prenez
- la dose que vous prenez au départ
- l'intensité des symptômes de sevrage que vous présentez ou que avez présentée par le passé.
La chose la plus importante est que ces plans de sevrage progressif ne sont que des points de départ et doivent être adaptés à votre expérience du sevrage progressif.
Si vous n'avez pas de problème pour diminuer les doses
Si vous n'avez aucune difficulté à diminuer les doses, vous pouvez peut-être accélérer votre plan de sevrage. Il est possible que vous puissiez rapprocher les réductions de doses ou réduire le nombre d'étapes. Cela permet de s'assurer que vous ne prenez pas vos médicaments plus longtemps que nécessaire.
Si vous présentez des symptômes de sevrage
Si les symptômes de sevrage sont trop sévères, le plan de sevrage progressif doit être arrêté ou ralenti. Cela peut signifier :
- réduire moins fortement les doses
- laisser plus de temps avant de réduire les doses
- les deux éléments ci-dessus
Nous avons suggéré quelques antidépresseurs couramment utilisés qui pourraient être appropriés pour les deux styles de sevrage progressif. D'autres exemples sont inclus dans les annexes à la fin de ce document.
L'exemple 1 pourrait être un point de départ approprié pour les personnes prenant les antidépresseurs dans les colonnes "risque modéré, faible ou le plus faible" dans l'Annexe 1 à la fin de ce document.
- Citalopram
- Escitalopram
- Fluvoxamine
- Sertraline
- Trazodone
- Fluoxétine
- Amitriptyline
L'exemple 2 pourrait constituer un point de départ approprié pour les personnes qui prennent les antidépresseurs figurant dans la colonne "risque le plus élevé" de l'Annexe 1.
- Duloxétine
- Mirtazapine
- Paroxétine
- Venlafaxine
En effet, plus le risque de symptômes de sevrage est élevé, plus la diminution doit être lente.
Toutefois, l'exemple que vous suivrez dépendra de vos besoins propres. Vous devriez adapter votre plan de sevrage au fur et à mesure, en fonction des symptômes de sevrage que vous ressentirez, plutôt que de choisir un plan et de vous y tenir quoi qu'il arrive.
Comment puis-je prendre de plus petites quantités d'antidépresseurs ?
Certaines personnes devront passer progressivement à des doses d’antidépresseur moins élevées que celles disponibles sous forme de comprimés. Ceci afin d'éviter l'apparition de symptômes de sevrage. Pour ce faire, vous pouvez utiliser un antidépresseur liquide et le diluer.
Voici un exemple qui peut vous aider à comprendre les principes de la dilution des antidépresseurs liquides pour réduire votre médication. Il est préférable d’en discuter avec votre médecin ou votre pharmacien afin de démarrer en toute confiance un processus comme celui ci-dessous.
Exemple
Dans cet exemple, vous avez un antidépresseur liquide.
Le liquide est livré avec un compte-gouttes qui distribue une goutte de liquide. Cette goutte est d’environ 0,05 ml et contient 2 mg du médicament.
Pour diminuer la dose de ce médicament, vous devez prendre une dose inférieure à 2 mg, mais le mécanisme du compte-gouttes ne vous permettra pas de faire cela.
Pour mesurer de plus petites doses, vous devrez retirer le compte-gouttes du flacon et utiliser une seringue orale.
Vous devrez peut-être aussi diluer le liquide dans de l’eau pour créer une solution plus faible. C’est parce que la plus petite quantité de solution qui peut être mesurée avec précision avec une seringue orale est d’environ 0,2 ml.
Vous pouvez utiliser des seringues buccales pour mesurer les quantités exactes d’antidépresseur liquide et d’eau. Ces seringues sont disponibles en versions 1ml, 5ml et 10ml.
Vous pouvez acheter ces seringues orales dans une pharmacie ou en ligne, ou demander à votre médecin de les prescrire si vous recevez vos ordonnances gratuitement.
Exemple d'instructions
Dans cet exemple, vous utilisez un antidépresseur liquide de 40 mg/ml. Cela signifie qu’1ml de ce liquide antidépresseur contient 40 mg du médicament.
Par conséquent, 0,5 ml de cet antidépresseur liquide contient 20 mg du médicament.
L'objectif est de ne prendre qu’1 mg du médicament. Pour ce faire, vous avez besoin :
- D’une seringue orale d’1 ml
- D’un contenant avec un bouchon qui ne fuit pas lorsque vous le secouez
- De votre antidépresseur liquide
Étapes
- Mesurer 0,5 ml de l’antidépresseur liquide avec une seringue orale d’1 ml
- Mettre cette préparation dans le contenant
- Mesurer 9,5 ml d’eau avec la seringue orale de 10 ml
- Ajouter ceci au contenant avec l’antidépresseur liquide
- Mélanger vigoureusement en agitant
- Cela donnera 10 ml de solution diluée, qui contiendra 20 mg du médicament
- Nettoyer la seringue orale de 1 ml avec de l’eau
- Utiliser la seringue propre pour prendre 0,5ml de cette solution diluée, qui contiendra 1mg du médicament
- Éliminer le reste de la solution diluée*
Vous pouvez composer d’autres doses en procédant de la même manière. Cependant, vous aurez besoin de savoir les choses suivantes :
- La quantité de médicament contenue dans l’antidépresseur liquide que vous utilisez (cela diffère selon les antidépresseurs)
- La dose équivalente dans un comprimé qui peut ne pas toujours être identique (par exemple, 8 mg de citalopram sous forme liquide est équivalent à 10 mg de citalopram sous forme de comprimé)
Cela devrait vous permettre de créer des doses plus petites de votre antidépresseur, ce qui vous permettra de suivre un plan de réduction graduelle plus lent.
Echangez toujours avec votre médecin avant de commencer un plan de réduction graduelle.
*La notice du fabricant (également appelée « résumé des caractéristiques du produit ») indique qu’une fois mélangée à de l’eau, la solution doit être consommée « immédiatement ». Cela signifie qu’après avoir pris votre dose de solution diluée, vous devez éliminer le reste et faire un nouveau mélange lorsque vous devrez reprendre votre médicament. Demandez à votre médecin la notice du médicament que vous utilisez.
Autres formes de réduction progressive
L'utilisation de versions liquides d'antidépresseurs a été expliquée ci-dessus. Il existe également d'autres moyens de réduire les doses d'antidépresseurs en vue d'une diminution progressive.
Cette information vise à informer les gens sur les différentes formes de réduction graduelle. Vous ne devriez pas essayer l’une de ces méthodes sans en parler d’abord à votre médecin.
Fractionnement des comprimés
Il n’est pas possible de couper tous les comprimés, même s’ils ont une ligne au milieu. Vérifiez auprès de votre pharmacien ou de votre médecin avant de le faire. La façon la plus simple de diviser les comprimés est d’utiliser un cutter. La façon de procéder dépend de la forme du comprimé :
- Les comprimés ronds peuvent généralement être coupés en deux ou quatre, à moins qu’ils ne soient particulièrement petits.
- Les gélules ou les comprimés en forme de gélules ont parfois une ligne au milieu afin qu’ils puissent être coupés en deux. Cela peut être fait plus précisément à l’aide d’un cutter.
Les cutters pour comprimés disposent généralement de plateaux de collecte ou d’autres moyens de recueillir les morceaux de comprimé.
Selon la quantité de comprimé que vous essayez de prendre, vous pouvez le couper en deux ou en quatre. Il n’est pas possible de couper avec précision une dose inférieure à un quart.
Les comprimés qui ne sont pas ronds ne peuvent généralement pas être divisés en deux avec précision. Vous ne devriez pas essayer de diviser en quartiers cette forme de comprimé, car ils pourraient ne pas avoir la bonne taille.
Exemple
Vous avez un comprimé de 40 mg et voulez prendre 10 mg.
Pour certains comprimés, vous pouvez les diviser en quatre, tant qu’ils ne se décomposent pas lors de la découpe. Pour ce faire, vous utiliseriez le cutter pour couper le comprimé en deux. Vous prenez ensuite chacune de ces moitiés et les coupez en deux.
Vous aurez alors quatre quarts, chacun contenant environ 10 mg.
Vous prendrez un de ces quarts lors de chacune des quatre prises suivantes. Cela signifie que même si les quarts ne sont pas parfaitement coupés, vous prendrez la bonne quantité au total.
Compter ou peser des perles
Certains médicaments, comme la venlafaxine et la duloxétine, se présentent sous forme de gélules contenant de petites perles à libération lente. Cela signifie que les perles ont un revêtement qui permet au médicament à l’intérieur d’être libéré dans le corps lentement. Vérifiez avec votre pharmacien que la marque que vous prenez contient ces perles car ce n’est pas le cas pour toutes les marques.
Dans ce cas, les gélules peuvent être soigneusement ouvertes et les perles vidées dans un récipient. Ces perles peuvent être comptées ou pesées pour faire des doses plus petites. On pense que les perles sont stables une fois retirées des gélules. Cela signifie que vous pouvez les garder dans une bouteille hermétique à l’abri de la lumière (p. ex., une bouteille de médicament en verre sombre) pendant quelques jours avant de les prendre.
Exemple
Vous avez une gélule de 75 mg de venlafaxine. Vous videz les perles et les comptez.
La gélule contient 200 billes. Cela signifie que 160 billes contiennent 60 mg de venlafaxine.
Sachez qu’il y a une certaine variation dans la taille de ces perles. Le pesage des billes peut donc être plus précis que le comptage. La pesée de petites quantités nécessite des balances spéciales et un local sans courant d’air.
Avant d’avaler ces perles, vous devez les remettre dans une gélule. Les perles de Venlafaxine peuvent être saupoudrées sur une cuillère de yaourt pour les rendre plus faciles à avaler afin qu’elles n’irritent pas votre gorge. Les perles de duloxétine ne doivent pas être mélangées avec des aliments ou du liquide.
Dispersion de la poudre de gélule dans de l'eau
Certaines gélules contiennent de la poudre. Comme l'indique le NHS Specialist Pharmacy Service, ces gélules peuvent être ouvertes et leur contenu dispersé dans de l'eau.
Exemple
Vous avez une gélule de 20 mg. Vous voulez prendre 4 mg de cet antidépresseur.
Vous mélangez la poudre contenue dans la gélule avec 100 ml d'eau. Ce mélange contient maintenant 1 mg pour 5 ml.
Vous utilisez une seringue pour prendre 20 ml du mélange, qui contient 4 mg.
Tout mélange préparé doit être secoué vigoureusement avant d’être pris pour s’assurer que le médicament est uniformément réparti dans le liquide. Assurez-vous de jeter tout liquide restant après avoir pris ce dont vous avez besoin.
Disperser les comprimés dans de l'eau
De nombreux antidépresseurs sous forme de comprimés peuvent être placés dans l’eau, et ils vont se dissoudre et se mélanger avec l’eau. C'est ce qu'on appelle la désintégration. Souvent, cela se produit en quelques minutes, mais cela peut prendre un peu plus de temps. Une fois dissous, le contenu du comprimé devra être dispersé dans le liquide en mélangeant ou en secouant le comprimé dans le liquide.
Le processus peut être accéléré en écrasant d’abord le comprimé avec le dos d’une cuillère.
Exemple
Vous avez un comprimé de 20 mg mais vous voulez prendre 2 mg.
Vous mélangez le comprimé avec 100 ml d'eau. Ce mélange contiendra 1 mg de médicament par 5 ml de mélange.
Vous pouvez ensuite utiliser une seringue pour prendre 10 ml de ce mélange, qui vous donnera 2 mg du médicament.
Ce mélange doit être secoué vigoureusement avant d’être pris pour s’assurer que le médicament est uniformément réparti dans le liquide. Assurez-vous de jeter tout liquide restant après avoir pris ce dont vous avez besoin.
Annexe 1 : Risque potentiel de symptômes de sevrage avec certains antidépresseurs
Risque potentiel le plus élevé | Risque potentiel moyen | Risque potentiel faible | Risque potentiel le plus faible | |||
| Desvenlafaxine | Amitriptyline | Dosulépine | Agomélatine | |||
| Duloxétine | Bupropion | Miansérine | Lofépramine | |||
| Isocarboxazide | Citalopram | Trimipramine | ||||
| Mirtazapine | Clomipramine | Vortioxétine | ||||
| Moclobémide | Désipramine | |||||
| Paroxétine | Doxépine | |||||
| Phénelzine | Escitalopram | |||||
| Tranylcypromine | Fluoxétine | |||||
| Venlafaxine | Fluvoxamine | |||||
| Imipramine | ||||||
| Milnacipran | ||||||
| Nefazadone | ||||||
| Nortriptyline | ||||||
| Reboxétine | ||||||
| Sertraline | ||||||
| Trazodone | ||||||
| Vilazodone |
Annexe 2 : Types potentiels de symptômes de sevrage
Symptômes physiques | Symptômes du sommeil | Symptômes émotionnels |
| Nausées | Insomnie | Anxiété |
| Maux de tête | Augmentation du nombre de rêves | Dépression |
| Vertiges | Rêves étranges | Panique |
| Crampes abdominales | Cauchemars | Agitation |
| Diarrhée | Irritabilité | |
| Fatigue | Changements d'humeur | |
| Symptômes grippaux | ||
| Sensations de choc électrique (« zaps ») | ||
| Perte d'appétit | ||
| Troubles visuels (vision dédoublées ; corps flottants) | ||
| Palpitations | ||
| Extrasystoles | ||
| Sueurs | ||
| Rougissements | ||
| Tremblements | ||
| Bourdonnements d’oreille | ||
| Sentiment d'agitation intérieure et incapacité à rester immobile (akathisie) | ||
Annexe 3 : programme détaillé de réduction progressive, exemple 2
Étape | Dose (mg) | Comprimés ou liquide |
| 1 | 40 | Comprimés |
| 2 | 35 | Demi-comprimés* ou liquide |
| 3 | 30 | Comprimés |
| 4 | 25 | Demi-comprimés* ou liquide |
| 5 | 22 | Liquide |
| 6 | 20 | Comprimés |
| 7 | 18 | Liquide |
| 8 | 16 | Liquide |
| 9 | 14 | Liquide |
| 10 | 13 | Liquide |
| 11 | 12 | Liquide |
| 12 | 11 | Liquide |
| 13 | 10 | Liquide ou comprimé |
| 14 | 9 | Liquide |
| 15 | 8,1 | Liquide |
| 16 | 7,2 | Liquide |
| 17 | 6,5 | Liquide |
| 18 | 5,9 | Liquide |
| 19 | 5,3 | Liquide |
| 20 | 4,8 | Liquide |
| 21 | 4,3 | Liquide |
| 22 | 3,9 | Liquide |
| 23 | 3.5 | Liquide |
| 24 | 3,1 | Liquide |
| 25 | 2,8 | Liquide |
| 26 | 2,5 | Liquide |
| 27 | 2,2 | Liquide |
| 28 | 1,9 | Liquide |
| 29 | 1,7 | Liquide |
| 30 | 1,4 | Liquide |
| 31 | 1,2 | Liquide |
| 32 | 1 | Liquide |
| 33 | 0,8 | Liquide |
| 34 | 0,64 | Liquide |
| 35 | 0,5 | Liquide |
| 36 | 0,3 | Liquide |
| 37 | 0,15 | Liquide |
| 38 | 0 |
*Tous les comprimés ne peuvent pas être divisés en deux. Vérifiez auprès de votre pharmacien ou de votre médecin avant de le faire.
Crédits
Ces informations ont été fournies par le Conseil Editorial de l’Engagement Public (CEEP) du Collège royal de Psychiatrie (Royal College of Psychiatrists). Elles reflètent les meilleures données disponibles au moment de la rédaction de ce document.
Auteurs experts :
- Professeur Wendy Burn, ancienne présidente du Collège royal de Psychiatrie (Royal College of Psychiatrists)
- Dr Mark Abie Horowitz BA BSc MBBS MSc PhD, chercheur clinique (NELFT), chercheur clinique honoraire (UCL)
- George Roycroft, responsable de la politique et des campagnes, Collège royal de Psychiatrie (Royal College of Psychiatrists)
- Professeur David Taylor MSc PhD FFRPS FRPharmS, Professeur de psychopharmacologie (KCL)
Nous remercions le Royal College of General Practitioners, la Royal Pharmaceutical Society et le College of Mental Health Pharmacy d'avoir approuvé ce travail, ainsi que tous ceux qui ont formulé des commentaires et soutenu son élaboration.
© College royal de psychiatrie (Royal College of Psychiatrists)
This translation was produced by CLEAR Global (May 2025)

